Lipedema: cos’è, come riconoscerlo e come si cura
Il lipedema è una patologia cronica e progressiva che colpisce quasi esclusivamente le donne, caratterizzata da un accumulo sproporzionato di tessuto adiposo nelle gambe, dai glutei alle caviglie. Si tratta di una condizione spesso misconosciuta e confusa con obesità, linfedema o semplice “cellulite”, quando invece rappresenta una malattia vera e propria, dolorosa e potenzialmente invalidante.
La mancanza di consapevolezza medica e sociale rende il lipedema una delle patologie più sottodiagnosticate. Molte donne convivono per anni con dolore, gonfiore e disagio psicologico prima di ricevere una diagnosi corretta. Questo articolo illustra le caratteristiche del lipedema, come riconoscerlo, le sue cause, gli stadi di evoluzione e le strategie di gestione disponibili.
Caratteristiche principali del lipedema
Il lipedema si distingue per alcune caratteristiche specifiche che lo differenziano da altre condizioni. Innanzitutto, l’accumulo adiposo è sempre simmetrico e coinvolge principalmente gli arti inferiori: cosce, fianchi, glutei e polpacci. I piedi rimangono tipicamente esclusi, creando un aspetto definito “a colonna” o “a pantaloni alla zuava”.
A differenza del grasso associato all’obesità, il tessuto adiposo del lipedema non risponde significativamente a dieta ed esercizio fisico. Questo aspetto è fondamentale per la diagnosi differenziale: una donna può seguire regimi alimentari rigorosi e programmi di allenamento intensi senza ottenere riduzioni apprezzabili nelle aree colpite.
Un’altra caratteristica distintiva è la dolorabilità del tessuto. Le aree interessate risultano sensibili alla pressione, talvolta anche al semplice sfioramento, e possono manifestare dolore spontaneo. Inoltre, la pelle presenta facilità all’insorgenza di lividi ed ecchimosi anche in seguito a traumi minimi.
Come si capisce se si ha il lipedema?
Riconoscere il lipedema richiede attenzione a specifici segnali clinici. I sintomi principali includono:
- Distribuzione asimmetrica del corpo: parte superiore del corpo normopeso o snella con arti inferiori marcatamente più voluminosi
- Dolore persistente alle gambe, anche a riposo, con sensazione di pesantezza e tensione
- Gonfiore bilaterale che peggiora durante la giornata e con il caldo
- Pelle irregolare con noduli palpabili al tatto e aspetto “a materasso”
- Facilità alla formazione di lividi senza ricordare traumi specifici
- Segno di Stemmer negativo: è possibile sollevare una plica cutanea sulle dita dei piedi, elemento che distingue il lipedema dal linfedema
Il lipedema tende a manifestarsi o peggiorare durante periodi di cambiamento ormonale: pubertà, gravidanza, menopausa. Se si nota un aumento sproporzionato del tessuto adiposo nelle gambe in concomitanza con questi eventi, associato a dolore e pesantezza, è consigliabile consultare uno specialista.
Cosa provoca il lipedema?
L’eziologia del lipedema non è ancora completamente chiarita, ma convergono diverse ipotesi. La componente genetica sembra giocare un ruolo determinante: sono frequenti i casi di familiarità, con più donne della stessa famiglia affette dalla condizione. In questi casi può essere utile una consulenza di genetica medica per approfondire gli aspetti ereditari.
I fattori ormonali rappresentano un altro elemento chiave. Il lipedema colpisce quasi esclusivamente il sesso femminile e si manifesta tipicamente in fasi della vita caratterizzate da squilibri ormonali. Questo suggerisce che estrogeni e altri ormoni femminili possano influenzare l’accumulo adiposo patologico e il processo infiammatorio associato. Una valutazione endocrinologica può contribuire a comprendere meglio questi meccanismi.
Il lipedema è considerato una patologia infiammatoria del tessuto adiposo. L’infiammazione cronica coinvolge non solo le cellule adipose, ma anche il sistema linfatico e vascolare circostante, compromettendo il normale drenaggio dei liquidi e contribuendo al dolore e al gonfiore. Il coinvolgimento del sistema vascolare rende spesso utile una valutazione angiologica.
Anche fattori metabolici potrebbero essere coinvolti, sebbene il meccanismo preciso rimanga oggetto di studio. Ciò che è certo è che il lipedema non è causato da cattive abitudini alimentari o scarsa attività fisica, sebbene questi fattori possano influenzarne l’evoluzione.
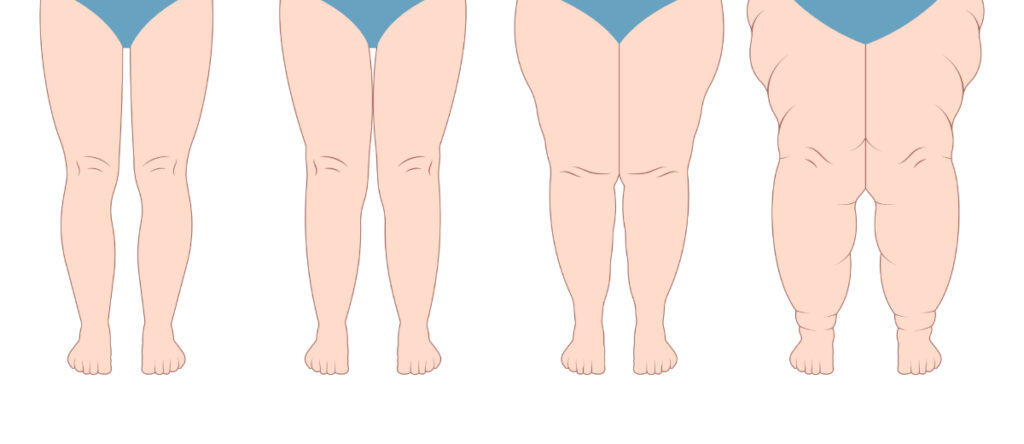
Gli stadi del lipedema
Il lipedema viene classificato in quattro stadi progressivi, in base alla distribuzione e alla gravità del deposito adiposo:
| Stadio | Aspetto della pelle | Noduli | Dolore e sintomi | Gravità |
|---|---|---|---|---|
| Stadio 1 | Pelle ancora liscia | Piccoli noduli palpabili nel tessuto sottocutaneo | Dolore presente ma generalmente lieve | Lieve |
| Stadio 2 | Superficie cutanea irregolare con depressioni e avvallamenti visibili | Noduli più evidenti, tessuto adiposo forma cuscinetti ben definiti | Dolore aumentato | Moderata |
| Stadio 3 | Importanti irregolarità, aspetto “a materasso” pronunciato | Grandi masse adipose che possono interferire con la mobilità | Dolore marcato | Grave |
| Stadio 4 | Compromissione del sistema linfatico, evoluzione in lipolinfedema | Gonfiore coinvolge anche i piedi, ristagno di liquidi | Forma più invalidante | Molto grave |
La progressione attraverso gli stadi non è inevitabile né uniforme: alcuni soggetti rimangono stabili per anni, mentre altri possono peggiorare più rapidamente, specialmente in assenza di trattamento adeguato.
Diagnosi del lipedema
In Italia manca ancora un protocollo diagnostico standardizzato, rendendo fondamentale rivolgersi a medici esperti. La diagnosi si basa principalmente su:
- Anamnesi dettagliata: storia familiare, epoca di insorgenza, evoluzione dei sintomi, correlazione con eventi ormonali
- Esame obiettivo: valutazione della distribuzione del grasso, palpazione del tessuto, verifica del segno di Stemmer
- Esami strumentali: ecografia dei tessuti molli, linfoscintigrafia (per escludere linfedema), eventuale risonanza magnetica
- Analisi ematochimiche: per escludere altre patologie endocrine o metaboliche tramite esami del sangue
La diagnosi differenziale con obesità e linfedema è cruciale. Nell’obesità l’accumulo adiposo è generalizzato e risponde a dieta ed esercizio; nel linfedema il gonfiore è asimmetrico, coinvolge mani e piedi, e il segno di Stemmer è positivo. Una valutazione dermatologica può essere utile per esaminare le alterazioni cutanee.
Come si toglie il lipedema?
Non esiste una cura definitiva per il lipedema, ma un approccio multidisciplinare può gestirne efficacemente i sintomi e rallentarne la progressione.
Terapia conservativa costituisce la prima linea di intervento e include:
- Terapia compressiva: calze o bendaggi elastocompressivi su misura a trama piatta che riducono gonfiore, dolore e sostengono i tessuti
- Drenaggio linfatico manuale: massaggi specifici che favoriscono il deflusso dei liquidi, eseguibili nell’ambito della fisioterapia e riabilitazione
- Attività fisica mirata: esercizi a basso impatto come nuoto, camminata, pilates, preferibilmente con indumenti compressivi
Trattamento chirurgico può essere considerato nei casi avanzati o resistenti alla terapia conservativa. La liposuzione linfatica (tecnica WAL – Water Assisted Liposuction) è l’intervento più efficace, in quanto rimuove selettivamente il tessuto adiposo preservando il sistema linfatico. I risultati migliori si ottengono quando la chirurgia è combinata con il mantenimento della terapia conservativa. Per questi interventi è possibile rivolgersi a specialisti in chirurgia estetica.
Cosa non dovrebbe mangiare chi ha il lipedema?
L’alimentazione non può eliminare il lipedema, ma una dieta antinfiammatoria può ridurre l’infiammazione sistemica e alleviare i sintomi. È consigliabile limitare o evitare:
- Zuccheri raffinati e dolci industriali che promuovono infiammazione
- Grassi saturi in eccesso (carni grasse, formaggi stagionati, burro)
- Alimenti ultra-processati ricchi di additivi, conservanti e sale
- Alcol che favorisce ritenzione idrica e infiammazione
- Sale in eccesso che contribuisce al gonfiore
È preferibile privilegiare alimenti freschi, verdure, frutta, proteine magre, cereali integrali, omega-3 (pesce azzurro, semi oleosi) e bere abbondante acqua. Un approccio nutrizionale personalizzato, elaborato con un professionista, può fare la differenza nella gestione quotidiana della patologia.