Osteoporosi: cause, sintomi e prevenzione delle ossa fragili
L’osteoporosi è una malattia sistemica dello scheletro caratterizzata da una progressiva riduzione della densità minerale ossea e dal deterioramento della microarchitettura del tessuto osseo. Questa condizione rende le ossa fragili e aumenta significativamente il rischio di fratture, anche in seguito a traumi minimi o movimenti quotidiani come piegarsi, sollevare un oggetto o una semplice caduta.
In Italia l’osteoporosi colpisce circa 5 milioni di persone, prevalentemente donne dopo la menopausa (circa una su tre oltre i 50 anni) e uomini anziani (uno su otto oltre i 60 anni). Nonostante la sua diffusione, resta una patologia spesso sottodiagnosticata e sottotrattata, con conseguenze rilevanti sulla qualità di vita e sulla spesa sanitaria.
Le cause dell’osteoporosi
L’osso è un tessuto vivo che si rinnova continuamente attraverso un processo chiamato rimodellamento osseo: cellule specializzate (osteoclasti) riassorbono il tessuto vecchio mentre altre (osteoblasti) ne depositano di nuovo. Quando il riassorbimento supera la formazione, la massa ossea diminuisce.
Le cause dell’osteoporosi si dividono in due categorie principali:
Osteoporosi primaria: comprende le forme legate all’invecchiamento e ai cambiamenti ormonali. Nelle donne, la menopausa rappresenta il momento critico per il calo degli estrogeni, ormoni che proteggono la struttura ossea. Negli uomini, la riduzione del testosterone dopo i 65 anni può avere effetti simili.
Osteoporosi secondaria: deriva da altre condizioni mediche o farmaci. Tra i fattori di rischio principali troviamo malattie endocrine (ipertiroidismo, iperparatiroidismo), patologie gastrointestinali che riducono l’assorbimento di calcio, terapie prolungate con corticosteroidi, trattamenti ormonali per tumori della mammella o della prostata, malattie reumatologiche croniche e stili di vita scorretti (sedentarietà, fumo, abuso di alcol, diete carenti di calcio e vitamina D).
Che disturbi dà l’osteoporosi?
L’osteoporosi viene definita una “malattia silenziosa” perché non causa sintomi evidenti fino a quando non si verifica una frattura. Questa caratteristica la rende particolarmente insidiosa: molte persone scoprono di avere ossa fragili solo dopo essersi fratturate.
Le fratture da fragilità possono interessare diversi distretti scheletrici, ma le più comuni riguardano:
- Vertebre: possono verificarsi anche senza traumi evidenti, causando dolore acuto o cronico alla schiena, riduzione dell’altezza e cifosi (curvatura accentuata della colonna). Alcune fratture vertebrali rimangono asintomatiche ma provocano progressiva deformità della colonna.
- Femore prossimale (collo del femore): rappresenta una delle conseguenze più gravi, con elevato rischio di complicanze e perdita di autonomia.
- Polso: spesso conseguenza di una caduta con mano tesa.
Dopo una frattura, i pazienti possono sperimentare dolore persistente, limitazioni funzionali, perdita di mobilità e autonomia, oltre a ripercussioni psicologiche legate alla paura di nuove cadute.
Come si diagnostica l’osteoporosi
La diagnosi precoce è fondamentale per prevenire le fratture. L’esame principale è la densitometria ossea (MOC o DEXA), una metodica radiologica che misura la densità minerale delle ossa, generalmente a livello della colonna lombare e del femore prossimale.
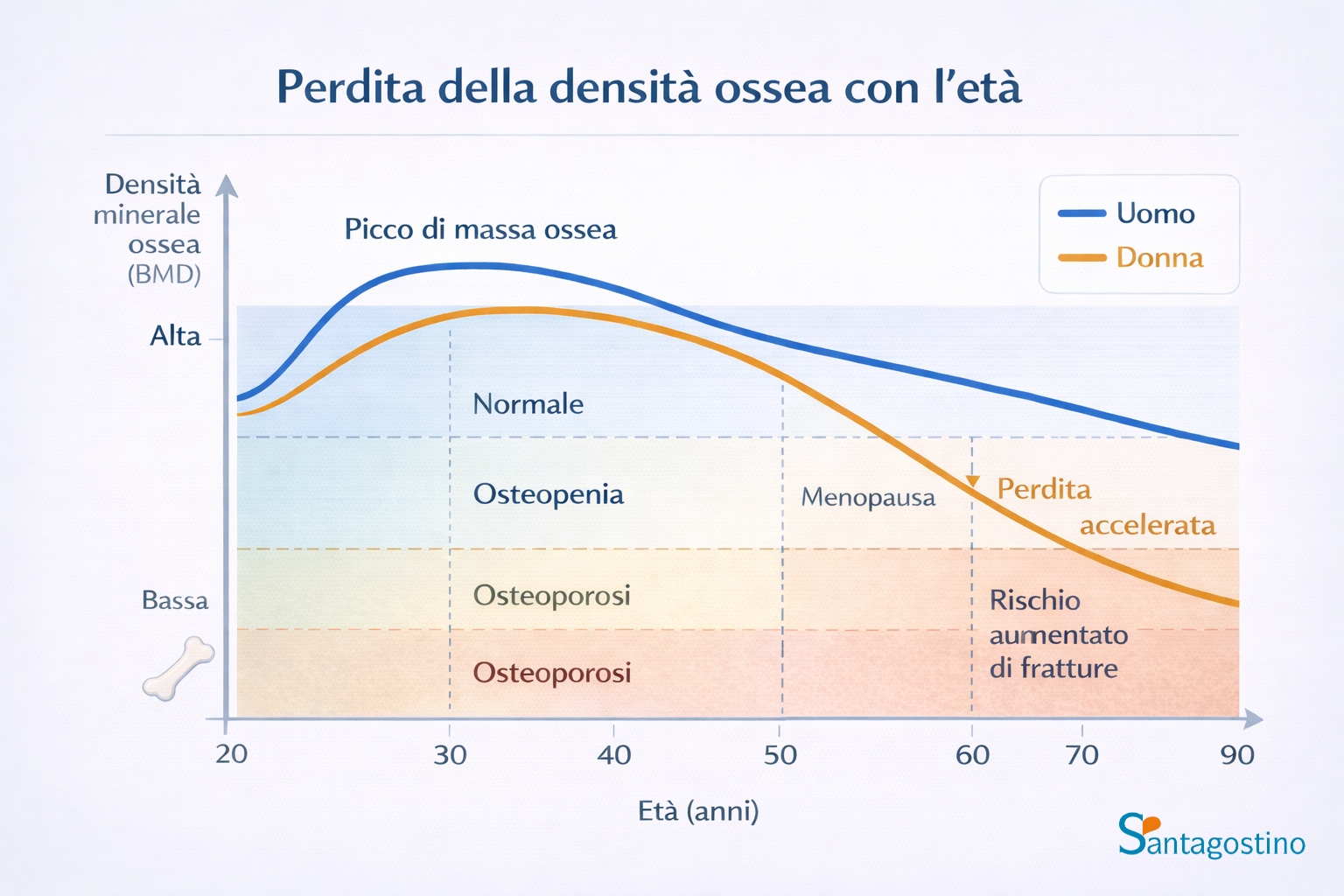
I risultati vengono espressi attraverso due parametri:
| Parametro | Popolazione di riferimento | Valori | Interpretazione |
|---|---|---|---|
| T-score | Oltre i 50 anni | Superiori a -1 | Normalità |
| T-score | Oltre i 50 anni | Tra -1 e -2,5 | Osteopenia (ridotta massa ossea) |
| T-score | Oltre i 50 anni | Pari o inferiori a -2,5 | Osteoporosi |
| Z-score | Persone più giovani | Pari o inferiori a -2 | Osteoporosi |
Oltre alla MOC, lo specialista valuta la presenza di fattori di rischio attraverso l’anamnesi, esami del sangue (calcio, vitamina D, ormoni tiroidei, marcatori del metabolismo osseo) e radiografie della colonna vertebrale per identificare eventuali fratture vertebrali misconosciute.
Cosa bisogna fare se si ha l’osteoporosi?
Di fronte a una diagnosi di osteoporosi, è essenziale un approccio integrato che combini modifiche dello stile di vita, assunzione adeguata di nutrienti e, quando necessario, terapia farmacologica.
Interventi sullo stile di vita
- Praticare regolarmente esercizio fisico, privilegiando attività a carico naturale (camminata, jogging leggero) e esercizi di rinforzo muscolare ed equilibrio per ridurre il rischio di cadute
- Smettere di fumare e limitare il consumo di alcol
- Garantire un’adeguata esposizione solare per favorire la sintesi di vitamina D
- Prevenire le cadute in casa (illuminazione adeguata, rimozione di ostacoli, ausili antiscivolo in bagno).
Supplementazione nutrizionale: assumere calcio (1000-1200 mg al giorno) e vitamina D (800-2000 UI al giorno) attraverso l’alimentazione o integratori, secondo indicazione medica.
Terapia farmacologica: lo specialista può prescrivere farmaci anti-riassorbitivi (bifosfonati, denosumab) che rallentano la perdita ossea, o farmaci anabolici che stimolano la formazione di nuovo tessuto osseo, personalizzando la scelta in base al profilo di rischio individuale.
Prevenzione: le bevande e le abitudini che rinforzano le ossa
La prevenzione dell’osteoporosi inizia fin dalla giovane età, quando si costruisce il picco di massa ossea (intorno ai 30 anni). Mantenere ossa forti richiede un’alimentazione bilanciata ricca di calcio e vitamina D.
Per quanto riguarda le bevande che favoriscono la salute ossea, il latte e le bevande fortificate con calcio e vitamina D rappresentano fonti eccellenti. Un bicchiere di latte contiene circa 300 mg di calcio. Altre fonti alimentari importanti includono yogurt, formaggi, verdure a foglia verde, pesce azzurro, frutta secca e acque minerali ricche di calcio.
È importante moderare il consumo di bevande che possono interferire con l’assorbimento del calcio o aumentarne l’escrezione, come caffè e bibite gassate in eccesso.
Quanti anni si vive con l’osteoporosi?
L’osteoporosi in sé non riduce l’aspettativa di vita, ma le fratture conseguenti, specialmente quelle del femore, possono avere un impatto significativo sulla mortalità e sulla qualità della vita. Le statistiche indicano che circa il 20-30% dei pazienti anziani con frattura di femore muore entro un anno, principalmente per complicanze legate all’immobilizzazione (polmoniti, tromboembolie, infezioni).
Tuttavia, con una diagnosi precoce, un trattamento appropriato e l’adozione di misure preventive, è possibile vivere una vita normale e attiva. La chiave è la gestione proattiva della malattia: controlli regolari, aderenza alla terapia prescritta e attenzione alla prevenzione delle cadute consentono di ridurre drasticamente il rischio di fratture e preservare l’autonomia e la qualità della vita per molti anni.