Aterosclerosi: cos’è, cause, sintomi e cure
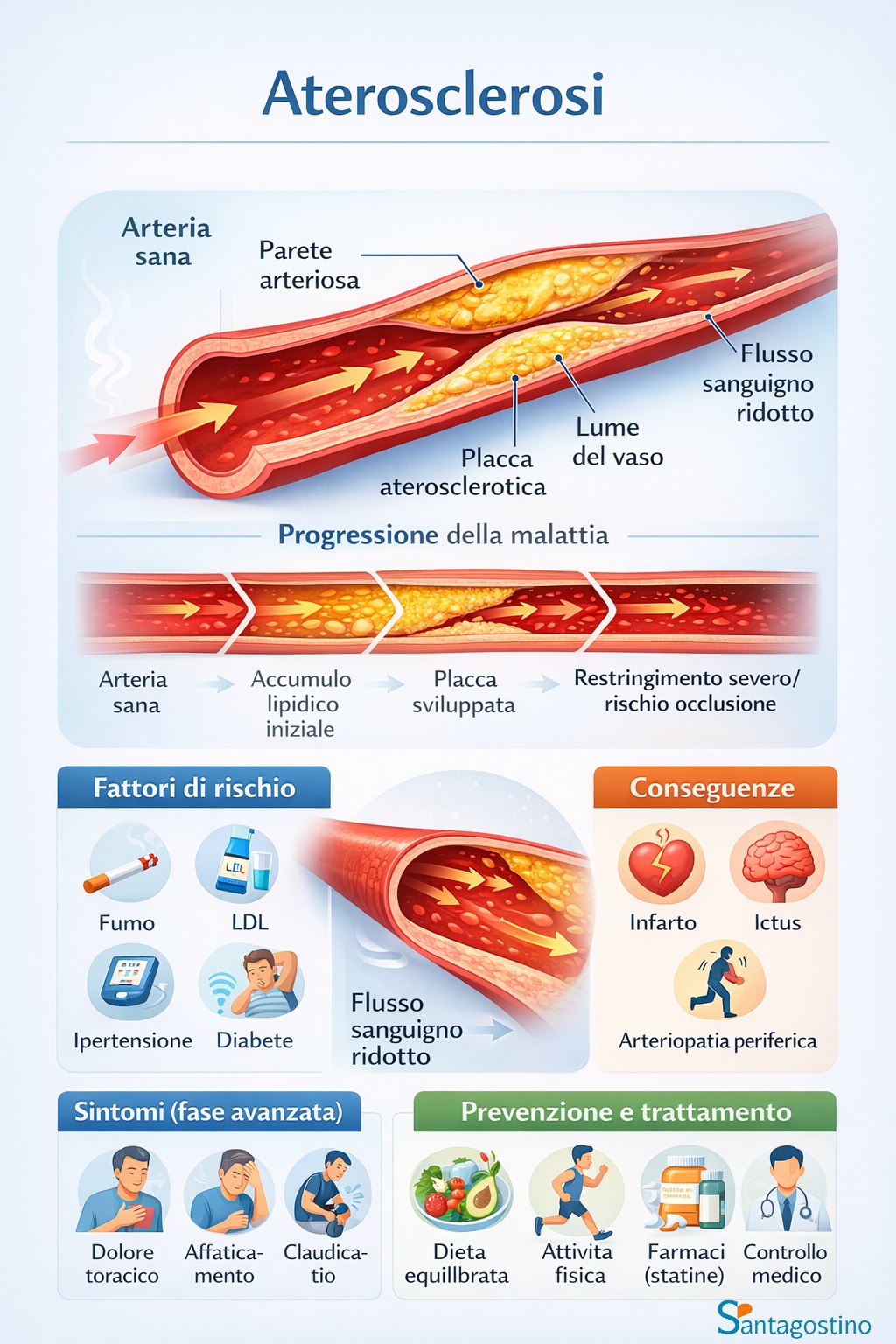
L’aterosclerosi è una malattia degenerativa cronica delle arterie di medio e grosso calibro, caratterizzata dall’accumulo di depositi lipidici nella parete vascolare che formano placche ateromatose. Queste lesioni riducono progressivamente il lume dei vasi, ostacolando il flusso sanguigno e compromettendo l’ossigenazione dei tessuti.
Si tratta della principale causa di eventi cardiovascolari maggiori come infarto del miocardio, ictus cerebrale e arteriopatia periferica. La malattia si sviluppa silenziosamente nel corso di decenni, spesso senza manifestazioni cliniche evidenti fino al verificarsi di complicanze acute.
Comprendere i meccanismi, i fattori di rischio e le strategie terapeutiche dell’aterosclerosi consente di adottare interventi preventivi efficaci e migliorare significativamente la prognosi.
Cause dell’aterosclerosi
L’aterosclerosi origina da un danno ripetuto all’endotelio, il rivestimento interno delle arterie. Questo trauma iniziale scatena una risposta infiammatoria cronica che porta all’accumulo di lipoproteine ossidate, in particolare LDL-colesterolo, nello spazio subendoteliale.
I monociti circolanti migrano nella parete arteriosa trasformandosi in macrofagi che fagocitano le lipoproteine ossidate, diventando cellule schiumose. Queste cellule, insieme a linfociti T, cellule muscolari lisce e matrice extracellulare, costituiscono il nucleo della placca aterosclerotica.
Il processo è sostenuto da diversi fattori lesivi che agiscono contemporaneamente: alterazioni del flusso ematico nelle zone di biforcazione arteriosa, stress ossidativo legato a iperglicemia e dislipidemia, processi infiammatori sistemici e componenti genetiche predisponenti.
Fattori di rischio dell’aterosclerosi
I fattori di rischio cardiovascolare si dividono in modificabili e non modificabili. Tra quelli non modificabili figurano età avanzata, sesso maschile e familiarità per patologie cardiovascolari precoci.
I principali fattori modificabili includono:
- ipercolesterolemia, con livelli elevati di LDL-colesterolo e ridotti di HDL-colesterolo
- ipertensione arteriosa, che sottopone le pareti vascolari a stress meccanico cronico
- diabete mellito, che accelera la progressione aterosclerotica attraverso meccanismi di glicazione proteica
- fumo di sigaretta, che danneggia l’endotelio e promuove l’ossidazione lipidica
- obesità e sindrome metabolica
- sedentarietà e alimentazione ricca di grassi saturi.
La presenza simultanea di più fattori di rischio moltiplica esponenzialmente la probabilità di sviluppare manifestazioni cliniche dell’aterosclerosi.
Quali sono i sintomi dell’aterosclerosi?
Nelle fasi iniziali l’aterosclerosi è asintomatica. I sintomi compaiono quando la placca riduce significativamente il flusso ematico o quando si verifica una complicanza acuta come la rottura della placca con formazione di trombo.
Le manifestazioni cliniche variano in base al distretto arterioso coinvolto:
| Distretto arterioso | Manifestazioni cliniche |
|---|---|
| Coronaropatia | Angina pectoris con dolore toracico oppressivo da sforzo, dispnea, fino all’infarto miocardico acuto caratterizzato da dolore retrosternale prolungato, irradiato a braccio sinistro e mandibola |
| Malattia cerebrovascolare | Attacco ischemico transitorio (TIA) con deficit neurologici reversibili, ictus ischemico con perdita permanente di funzioni motorie o cognitive |
| Arteriopatia periferica | Claudicatio intermittens con dolore agli arti inferiori durante la deambulazione, ulcere ischemiche, nei casi gravi gangrena |
| Stenosi dell’arteria renale | Ipertensione arteriosa secondaria resistente al trattamento |
La comparsa dei sintomi rappresenta spesso uno stadio avanzato della malattia che richiede intervento terapeutico immediato.
Qual è la differenza tra aterosclerosi e arteriosclerosi?
L’arteriosclerosi è un termine generico che indica l’irrigidimento e la perdita di elasticità delle pareti arteriose, un processo legato all’invecchiamento vascolare. Include diverse condizioni patologiche che coinvolgono le arterie.
L’aterosclerosi rappresenta una forma specifica di arteriosclerosi, caratterizzata dalla formazione di placche ateromatose ricche di lipidi, cellule infiammatorie e tessuto fibroso. È una malattia infiammatoria cronica con componente dismetabolica.
Altre forme di arteriosclerosi comprendono la sclerosi calcifica della media di Mönckeberg, tipica del diabete, e l’arteriolosclerosi che interessa i vasi di piccolo calibro. L’aterosclerosi colpisce invece le arterie di medio e grande calibro ed è la variante clinicamente più rilevante per le conseguenze cardiovascolari.
Come inizia l’arteriosclerosi?
Il processo aterosclerotico inizia già in età giovanile con la formazione di strie lipidiche, accumuli di lipidi sotto l’endotelio visibili come striature giallastre sulla superficie interna delle arterie.
La disfunzione endoteliale costituisce l’evento iniziale, innescata da fattori meccanici (ipertensione, turbolenze di flusso), chimici (ipercolesterolemia, iperglicemia) o infiammatori (fumo, citochine pro-infiammatorie). L’endotelio danneggiato aumenta la permeabilità alle lipoproteine e favorisce l’adesione leucocitaria.
Progressivamente le strie lipidiche evolvono in placche fibro-lipidiche con un nucleo lipidico centrale e un cappuccio fibroso di cellule muscolari lisce e collagene. Le placche vulnerabili, caratterizzate da cappuccio sottile e ampio nucleo lipidico, possono rompersi provocando trombosi acuta e occlusione vascolare.
Diagnosi dell’aterosclerosi
La diagnosi si basa sulla valutazione clinica, l’analisi dei fattori di rischio e indagini strumentali specifiche. Gli esami del sangue includono profilo lipidico completo, glicemia, emoglobina glicata e marker infiammatori come la proteina C reattiva.
Le metodiche di imaging consentono di visualizzare direttamente le lesioni aterosclerotiche:
| Metodica diagnostica | Indicazione |
|---|---|
| Ecocolordoppler vascolare | Valutazione di stenosi carotidee e periferiche |
| Angio-TC o angio-RM | Studio dettagliato dei vasi coronarici, cerebrali e periferici |
| Coronarografia | Visualizzazione diretta delle arterie coronarie |
| Calcium score TC | Quantificazione della calcificazione coronarica |
La stratificazione del rischio cardiovascolare attraverso score validati orienta le decisioni terapeutiche e l’intensità degli interventi preventivi.
Come si cura l’aterosclerosi?
Il trattamento dell’aterosclerosi si articola su più livelli, combinando modifiche dello stile di vita, terapia farmacologica e, quando necessario, procedure interventistiche.
Gli interventi sullo stile di vita rappresentano il cardine della gestione: cessazione del fumo, alimentazione mediterranea povera di grassi saturi e ricca di fibre, attività fisica aerobica regolare almeno 150 minuti settimanali, controllo del peso corporeo.
La terapia farmacologica prevede:
| Classe farmacologica | Indicazione terapeutica |
|---|---|
| Statine | Riduzione del colesterolo LDL e stabilizzazione delle placche |
| Antipertensivi | Mantenimento di valori pressori ottimali |
| Antiaggreganti piastrinici | Prevenzione di eventi trombotici |
| Farmaci ipoglicemizzanti | Controllo del diabete |
| Ezetimibe o inibitori PCSK9 | Ipercolesterolemia grave |
Nei casi di stenosi severe sintomatiche si ricorre ad angioplastica con stent o interventi di bypass chirurgico per ripristinare il flusso ematico tramite specialisti in chirurgia vascolare.
Aspettative di vita e prevenzione
L’aterosclerosi è una condizione cronica che può essere controllata ma non completamente reversibile. La prognosi dipende dall’estensione delle lesioni vascolari, dai distretti coinvolti e dall’efficacia del controllo dei fattori di rischio.
Pazienti con diagnosi precoce e gestione ottimale possono mantenere una buona qualità di vita e aspettative paragonabili alla popolazione generale. L’aderenza terapeutica e le modifiche comportamentali riducono drasticamente il rischio di eventi cardiovascolari maggiori.
La prevenzione primaria, attraverso il controllo dei fattori di rischio fin dalla giovane età, rappresenta l’approccio più efficace. Screening periodici dei parametri metabolici e consulenza in cardiologia o angiologia personalizzata consentono di identificare tempestivamente i soggetti a rischio elevato e avviare strategie preventive mirate.